हायपोक्सियाचे मूल्यांकन आणि वर्गीकरण
हायपोक्सिया का होतो?
ऑक्सिजन हा जीवन टिकवणारा मुख्य पदार्थ आहे. जेव्हा ऊतींना पुरेसा ऑक्सिजन मिळत नाही किंवा ऑक्सिजन वापरण्यात अडचण येते, ज्यामुळे शरीराच्या चयापचय कार्यांमध्ये असामान्य बदल होतात, तेव्हा या परिस्थितीला हायपोक्सिया म्हणतात.
हायपोक्सियाचे मूल्यांकन करण्यासाठी आधार
हायपोक्सियाची डिग्री आणि लक्षणे
हायपोक्सियाचे वर्गीकरण
| हायपोक्सियाचे वर्गीकरण | ऑक्सिजनचा धमनी आंशिक दाब | धमनी ऑक्सिजन संपृक्तता | धमनी ऑक्सिजनमधील फरक | सामान्य कारणे |
| हायपोटोनिक हायपोक्सिया | ↓ | ↓ | ↓ आणि एन | श्वास घेतलेल्या वायूमध्ये ऑक्सिजनचे प्रमाण कमी असणे, बाहेरून श्वास बाहेर टाकण्याचे काम बिघडणे, रक्तवाहिन्यांमध्ये शिरासंबंधी शंट होणे इत्यादी. सामान्यतः क्रॉनिक ऑब्स्ट्रक्टिव्ह पल्मोनरी डिसीज आणि टेट्रालॉजी ऑफ फॅलोट सारख्या जन्मजात हृदयरोगात दिसून येते. |
| रक्तातील हायपोक्सिया | N | N | ↓ | हिमोग्लोबिनचे प्रमाण कमी होणे किंवा त्याचे गुणधर्म बदलणे, जसे की अशक्तपणा, कार्बन मोनोऑक्साइड विषबाधा आणि मेथेमोग्लोबिनेमिया. |
रक्ताभिसरण हायपोक्सिया | N | N | ↑ | हे ऊतींचे रक्तप्रवाह कमी झाल्यामुळे आणि ऊतींना ऑक्सिजन पुरवठा कमी झाल्यामुळे होते, जे हृदयविकारात सामान्य आहे, धक्का, इ. |
संस्थात्मक हायपोक्सिया | N | N | ↑ किंवा ↓ | सायनाइड विषबाधा सारख्या ऊती पेशींद्वारे ऑक्सिजनच्या असामान्य वापरामुळे होते. |
ऑक्सिजन इनहेलेशन थेरपी आणि त्याचा उद्देश
सामान्य परिस्थितीत, निरोगी लोक नैसर्गिकरित्या हवा श्वास घेतात आणि चयापचय गरजा राखण्यासाठी त्यातील ऑक्सिजनचा वापर करतात. जेव्हा आजार किंवा काही असामान्य परिस्थिती शरीरात हायपोक्सियाला कारणीभूत ठरतात, तेव्हा रुग्णाला ऑक्सिजन पुरवण्यासाठी, धमनी ऑक्सिजन आंशिक दाब (PaO2) आणि ऑक्सिजन संपृक्तता (SaO2) वाढविण्यासाठी, हायपोक्सिया सुधारण्यासाठी, चयापचय वाढविण्यासाठी आणि जीवन टिकवून ठेवण्यासाठी काही उपकरणे वापरली पाहिजेत. क्रियाकलाप.
ऑक्सिजन इनहेलेशनचे फायदे
- एनजाइना पेक्टोरिसपासून आराम मिळतो आणि मायोकार्डियल इन्फेक्शन टाळता येते
- कोरोनरी हृदयरोगामुळे अचानक होणारे मृत्यू टाळा
- दम्यासाठी चांगले उपचार
- एम्फिसीमा, फुफ्फुसीय हृदयरोग आणि क्रॉनिक ब्राँकायटिसवर प्रभावीपणे उपचार करते
- मधुमेहावर ऑक्सिजन इनहेलेशनचा सहायक उपचारात्मक परिणाम होतो: सध्याच्या संशोधनातून असे दिसून आले आहे की मधुमेह हा शरीरातील ऑक्सिजनच्या कमतरतेशी संबंधित आहे. मधुमेही रुग्णांमध्ये केशिका दाब लक्षणीयरीत्या कमी असतो आणि ऊती पेशी पूर्णपणे ऑक्सिजन मिळवू शकत नाहीत, ज्यामुळे पेशींचे कार्य आणि ग्लुकोज चयापचय बिघडते. म्हणूनच, मधुमेही रुग्णांसाठी ऑक्सिजन थेरपीच्या अंमलबजावणीने वैद्यकीय समुदायाचे लक्ष वेधले आहे.
- निरोगी लोकांमध्ये ऑक्सिजन इनहेलेशन आरोग्यसेवेची भूमिका बजावू शकते: वायू प्रदूषण, एअर कंडिशनिंगचा सामान्य वापर, नियमित ऑक्सिजन इनहेलेशन श्वसन प्रणाली स्वच्छ करू शकते, अंतर्गत अवयवांचे कार्य सुधारू शकते, शरीराची व्यापक प्रतिकारशक्ती वाढवू शकते आणि विविध रोगांना प्रतिबंधित करू शकते.
ऑक्सिजन थेरपीचे वर्गीकरण काय आहे?
- उच्च सांद्रता ऑक्सिजन पुरवठा (५-८लिटर/मिनिट): श्वसन आणि हृदयविकाराचा झटका, तीव्र श्वसन त्रास सिंड्रोम, तीव्र विषबाधा (जसे की कार्बन मोनोऑक्साइड विषबाधा किंवा वायू विषबाधा) श्वसन नैराश्य इत्यादी तीव्र श्वसन निकामी होण्यासाठी याचा वापर केला जातो, जिथे बचावासाठी दर सेकंदाला उच्च सांद्रता किंवा शुद्ध ऑक्सिजन वापरावा लागतो, परंतु दीर्घकालीन वापरासाठी ते योग्य नाही. ऑक्सिजन विषबाधा किंवा इतर गुंतागुंत टाळण्यासाठी.
- मध्यम एकाग्रता ऑक्सिजन पुरवठा (३-४ लिटर/मिनिट): हे अशक्तपणा, हृदय अपयश, शॉक इत्यादी रुग्णांसाठी योग्य आहे ज्यांना इनहेल्ड ऑक्सिजनच्या एकाग्रतेवर कठोर निर्बंध नाहीत.
- कमी सांद्रता असलेला ऑक्सिजन पुरवठा (१-२लिटर/मिनिट): सामान्यतः क्रॉनिक ब्राँकायटिस, एम्फिसीमा, फुफ्फुसीय हृदयरोग इत्यादींसाठी वापरला जातो, ज्याला क्रॉनिक ऑब्स्ट्रक्टिव्ह पल्मोनरी डिसीज असेही म्हणतात. रक्तातील ऑक्सिजनचा जास्त दाब कॅरोटिड सायनसच्या श्वसन केंद्राकडे जाण्याच्या रिफ्लेक्स उत्तेजनाला कमकुवत करू शकतो, ज्यामुळे वायुवीजन कमी होते आणि कार्बन डायऑक्साइड धारणा वाढू शकते. शक्य आहे. म्हणून, ऑक्सिजनचा वापर सावधगिरीने केला पाहिजे आणि कमी-सांद्रता असलेला सतत ऑक्सिजन इनहेलेशन सामान्यतः वापरला जातो.
ऑक्सिजनची एकाग्रता आणि ऑक्सिजन प्रवाह
ऑक्सिजनची सांद्रता: हवेत असलेल्या ऑक्सिजनचे प्रमाण. सामान्य वातावरणातील हवेत ऑक्सिजनची सांद्रता २०.९३% असते.
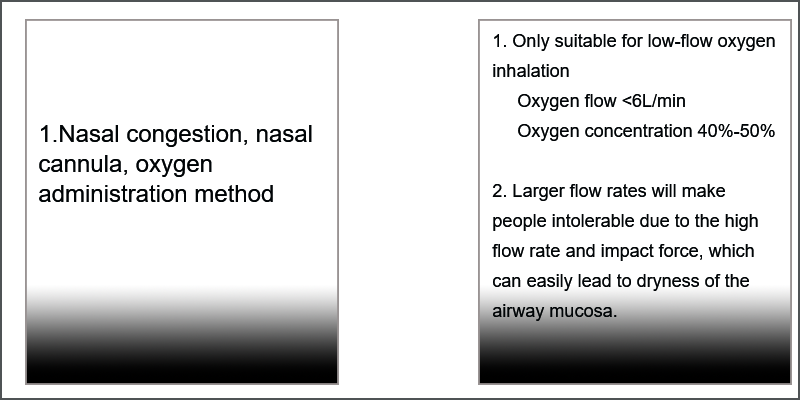
- कमी सांद्रता असलेला ऑक्सिजन <35%
- मध्यम सांद्रता ऑक्सिजन ३५%-६०%
- उच्च सांद्रता ऑक्सिजन >६०%
ऑक्सिजन प्रवाह: रुग्णांसाठी समायोजित ऑक्सिजन प्रवाहाचा संदर्भ देते, युनिट एल/मिनिट.
ऑक्सिजन एकाग्रता ऑक्सिजन प्रवाह रूपांतरण
- नाकाचा कॅन्युला, नाकात रक्तसंचय: ऑक्सिजनचे प्रमाण (%) = २१+४X ऑक्सिजन प्रवाह (लि/मिनिट)
- मास्क ऑक्सिजन पुरवठा (उघडा आणि बंद): प्रवाह दर ६ लिटर/मिनिट पेक्षा जास्त असावा.
- साधे श्वसन यंत्र: ऑक्सिजन प्रवाह दर ६ लिटर/मिनिट, इनहेल्ड ऑक्सिजन एकाग्रता अंदाजे ४६%-६०%
- व्हेंटिलेटर: ऑक्सिजन सांद्रता = 80X ऑक्सिजन प्रवाह (लि/मिनिट) / व्हेंटिलेशन व्हॉल्यूम + 20
ऑक्सिजन थेरपीचे वर्गीकरण - ऑक्सिजन पुरवठा पद्धतीनुसार
ऑक्सिजन वापरताना लक्षात ठेवण्याच्या गोष्टी
- ऑक्सिजनचा सुरक्षित वापर: "चार प्रतिबंध" प्रभावीपणे अंमलात आणा: भूकंप प्रतिबंध, आग प्रतिबंध, उष्णता प्रतिबंध आणि तेल प्रतिबंध. स्टोव्हपासून किमान 5 मीटर अंतरावर आणि हीटरपासून 1 मीटर अंतरावर. ऑक्सिजन वापरता येत नाही. जेव्हा प्रेशर गेजवरील पॉइंटर 5kg/cm2 असेल, तेव्हा तो पुन्हा वापरता येत नाही.
- ऑक्सिजन ऑपरेटिंग प्रक्रियांचे काटेकोरपणे पालन करा: ऑक्सिजन वापरताना, तुम्ही प्रथम ते वापरावे. थांबताना, प्रथम कॅथेटर बाहेर काढा आणि नंतर ऑक्सिजन बंद करा. प्रवाह दर मध्यभागी बदलताना, तुम्ही प्रथम ऑक्सिजन आणि नाकाचा कॅथेटर वेगळा करावा, कनेक्ट करण्यापूर्वी प्रवाह दर समायोजित करावा.
- ऑक्सिजनच्या वापराच्या परिणामाचे निरीक्षण करा: सायनोसिस कमी होते, हृदय गती पूर्वीपेक्षा कमी होते, श्वास लागणे कमी होते, मानसिक स्थिती सुधारते आणि रक्त वायू विश्लेषणाच्या विविध निर्देशकांमधील ट्रेंड इ.
- दररोज नाकाचा कॅन्युला आणि आर्द्रीकरण द्रावण बदला (१/३-१/२ डिस्टिल्ड किंवा निर्जंतुक केलेल्या पाण्याने भरलेले)
- आपत्कालीन वापराची खात्री करा: न वापरलेले किंवा रिकामे ऑक्सिजन सिलेंडर अनुक्रमे "पूर्ण" किंवा "रिकामे" चिन्हे असलेले टांगले पाहिजेत.
ऑक्सिजन इनहेलेशनसाठी मुख्य खबरदारी
- ऑक्सिजन थेरपीच्या परिणामाचे बारकाईने निरीक्षण करा: जर श्वास लागणे सारखी लक्षणे कमी झाली किंवा आराम मिळाला आणि हृदयाचे ठोके सामान्य किंवा सामान्यच्या जवळ असतील, तर ते सूचित करते की ऑक्सिजन थेरपी प्रभावी आहे. अन्यथा, कारण शोधून वेळीच त्यावर उपचार केले पाहिजेत.
- जास्त काळासाठी जास्त प्रमाणात ऑक्सिजनचा पुरवठा करू नये. सामान्यतः असे मानले जाते की जर ऑक्सिजनची एकाग्रता ६०% पेक्षा जास्त असेल आणि २४ तासांपेक्षा जास्त काळ चालू राहिली तर ऑक्सिजन विषबाधा होऊ शकते.
- क्रॉनिक ऑब्स्ट्रक्टिव्ह पल्मोनरी डिसीजच्या तीव्र वाढीच्या रुग्णांसाठी, नियंत्रित (म्हणजे कमी-सांद्रता सतत) ऑक्सिजन इनहेलेशन सामान्यतः दिले पाहिजे.
- उष्णता आणि आर्द्रतेकडे लक्ष द्या: श्वसनमार्गामध्ये ३७°C तापमान आणि ९५% ते १००% आर्द्रता राखणे ही म्यूकोसिलरी सिस्टीमच्या सामान्य क्लिअरिंग फंक्शनसाठी आवश्यक अट आहे.
- दूषित होणे आणि नलिकांमध्ये अडथळा निर्माण होणे टाळा: क्रॉस-इन्फेक्शन टाळण्यासाठी गोष्टी नियमितपणे बदलल्या पाहिजेत, स्वच्छ केल्या पाहिजेत आणि निर्जंतुक केल्या पाहिजेत. कॅथेटर आणि नाकातील अडथळे स्रावांमुळे अडले आहेत का हे पाहण्यासाठी कधीही तपासले पाहिजेत आणि प्रभावी आणि सुरक्षित ऑक्सिजन थेरपी सुनिश्चित करण्यासाठी वेळेवर बदलले पाहिजेत.
ऑक्सिजन इनहेलेशनच्या सामान्य गुंतागुंतींच्या प्रतिबंध आणि उपचारांसाठी मानके
गुंतागुंत १: कोरडे श्वसन स्राव
प्रतिबंध आणि उपचार: ऑक्सिजन पुरवठा उपकरणातून बाहेर पडणारा ऑक्सिजन कोरडा असतो. इनहेलेशन केल्यानंतर, तो श्वसन श्लेष्मल त्वचा कोरडी करू शकतो आणि स्राव कोरडे आणि बाहेर पडण्यास कठीण बनवू शकतो. आर्द्रीकरण बाटलीमध्ये डिस्टिल्ड पाणी घालावे आणि ऑक्सिजन आर्द्रीकरण करण्यासाठी निर्जंतुकीकरण केलेले पाणी घालावे.
गुंतागुंत २: श्वसनाचा त्रास
प्रतिबंध आणि उपचार: हायपोक्सिमिया दरम्यान, PaO2 मध्ये घट झाल्यामुळे परिधीय केमोरेसेप्टर्स उत्तेजित होऊ शकतात, श्वसन केंद्राला रिफ्लेक्सिव्हली उत्तेजित करू शकतात आणि फुफ्फुसांचे वायुवीजन वाढू शकते. जर रुग्ण दीर्घकाळ श्वासोच्छवास राखण्यासाठी या रिफ्लेक्स उत्तेजनावर अवलंबून असेल (जसे की फुफ्फुसीय हृदयरोग आणि प्रकार II श्वसनक्रिया बंद पडणारे रुग्ण), तर ऑक्सिजनची उच्च सांद्रता श्वास घेण्यामुळे ही प्रतिक्षेप यंत्रणा नष्ट होऊ शकते, उत्स्फूर्त श्वास रोखू शकते आणि श्वासोच्छवास थांबू शकतो. म्हणून, रुग्णाचा PaO2 60mmHg वर राखण्यासाठी कमी-प्रवाह, कमी-सांद्रता नियंत्रित ऑक्सिजन प्रदान करणे आणि PaO2 मधील बदलांचे निरीक्षण करणे आवश्यक आहे.
गुंतागुंत ३: शोषक अॅटेलेक्टेसिस
प्रतिबंध आणि उपचार: रुग्णाने ऑक्सिजनचे उच्च सांद्रता श्वास घेतल्यानंतर, अल्व्हेओलीमधील मोठ्या प्रमाणात नायट्रोजन बदलले जाते. एकदा ब्रोन्कस ब्लॉक झाला की, अल्व्हेओलीमधील ऑक्सिजन रक्ताभिसरणात वेगाने शोषला जाऊ शकतो, ज्यामुळे अल्व्हेओली कोसळतो आणि अॅटेलेक्टेसिस होतो. म्हणून, श्वसन अडथळा रोखणे महत्त्वाचे आहे. रुग्णांना खोल श्वास घेण्यास आणि खोकण्यास प्रोत्साहित करणे, थुंकी स्त्राव मजबूत करणे, शरीराची स्थिती वारंवार बदलणे आणि ऑक्सिजन एकाग्रता कमी करणे (<60%) यांचा समावेश आहे. व्हेंटिलेटरवरील रुग्णांना पॉझिटिव्ह एंड-एक्सपायरेटरी प्रेशर (PEEP) जोडून प्रतिबंधित केले जाऊ शकते.
गुंतागुंत ४: रेट्रोलेंटल फायब्रस टिश्यू हायपरप्लासिया
प्रतिबंध आणि उपचार: उच्च-सांद्रता असलेल्या ऑक्सिजनचा वापर केल्यानंतर, जास्त धमनी ऑक्सिजनचा आंशिक दाब (PaO2 140mmHg पेक्षा जास्त पोहोचतो) हा नवजात मुलांमध्ये (विशेषतः अकाली जन्मलेल्या बाळांमध्ये) रेट्रोलेंटल फायब्रस टिश्यू हायपरप्लासिया होण्याचा मुख्य धोका घटक आहे. म्हणून, नवजात मुलांचे ऑक्सिजन एकाग्रता 40% पेक्षा कमी नियंत्रित केले पाहिजे आणि ऑक्सिजन इनहेलेशन वेळ नियंत्रित केला पाहिजे.
गुंतागुंत ५: ऑक्सिजन विषबाधा
क्लिनिकल प्रकटीकरण:
- फुफ्फुसीय ऑक्सिजन विषबाधेची लक्षणे: पाठीमागे वेदना, कोरडा खोकला आणि वाढत्या श्वास लागणे, महत्वाची क्षमता कमी होणे.
- सेरेब्रल ऑक्सिजन विषबाधेची लक्षणे: दृष्टी आणि श्रवणदोष, मळमळ, आकुंचन, बेशुद्धी आणि इतर न्यूरोलॉजिकल लक्षणे. गंभीर प्रकरणांमध्ये, कोमा आणि मृत्यू होऊ शकतो.
- डोळ्यातील ऑक्सिजन विषबाधेचे प्रकटीकरण: रेटिनल अॅट्रोफी. जर अकाली जन्मलेल्या बाळांना इनक्यूबेटरमध्ये जास्त काळ ऑक्सिजन मिळाला तर रेटिनामध्ये रक्तवाहिन्यांमध्ये मोठ्या प्रमाणात अडथळा निर्माण होतो, फायब्रोब्लास्ट घुसखोरी होते आणि रेट्रोलेंटल फायबरचा प्रसार होतो, ज्यामुळे अंधत्व येऊ शकते.
पोस्ट वेळ: नोव्हेंबर-२१-२०२४