ऑक्सिजन हा जीवन टिकवणाऱ्या घटकांपैकी एक आहे.
शरीरातील जैविक ऑक्सिडेशनसाठी माइटोकॉन्ड्रिया हे सर्वात महत्वाचे स्थान आहे. जर ऊती हायपोक्सिक असतील तर माइटोकॉन्ड्रियाची ऑक्सिडेटिव्ह फॉस्फोरायलेशन प्रक्रिया सामान्यपणे पुढे जाऊ शकत नाही. परिणामी, ADP चे ATP मध्ये रूपांतरण बिघडते आणि विविध शारीरिक कार्यांची सामान्य प्रगती राखण्यासाठी अपुरी ऊर्जा प्रदान केली जाते.
ऊतींना ऑक्सिजन पुरवठा
धमनी रक्तातील ऑक्सिजनचे प्रमाण CaO2=1.39*Hb*SaO2+0.003*PaO2(mmHg)
ऑक्सिजन वाहतूक क्षमता DO2=CO*CaO2
सामान्य लोकांना श्वसनक्रिया बंद पडण्यास सहन करण्याची वेळ मर्यादा
हवा श्वास घेताना: ३.५ मिनिटे
श्वास घेताना ४०% ऑक्सिजन: ५.० मिनिटे
१००% ऑक्सिजन श्वास घेताना:११ मिनिटे
फुफ्फुसातील वायूची देवाणघेवाण
हवेतील ऑक्सिजनचा आंशिक दाब (PiO2):२१.२kpa(१५९mmHg)
फुफ्फुसांच्या पेशींमध्ये ऑक्सिजनचा आंशिक दाब (PaO2):१३.०kpa(९७.५mmHg)
ऑक्सिजनचा मिश्रित शिरासंबंधी आंशिक दाब (PvO2): 5.3kpa(39.75mmHg)
समतोल नाडी ऑक्सिजन दाब (PaO2): १२.७kpa(९५.२५mmHg)
हायपोक्सिमिया किंवा ऑक्सिजनच्या कमतरतेची कारणे
- अल्व्होलर हायपोव्हेंटिलेशन (ए)
- वायुवीजन/परफ्यूजन (VA/Qc) विषमता (a)
- कमी झालेले फैलाव (Aa)
- उजवीकडून डावीकडे रक्त प्रवाह वाढणे (Qs/Qt वाढले)
- वातावरणीय हायपोक्सिया (I)
- रक्तसंचयी हायपोक्सिया
- अशक्तपणा हायपोक्सिया
- ऊतींचे विषारी हायपोक्सिया
शारीरिक मर्यादा
सामान्यतः असे मानले जाते की PaO2 4.8KPa(36mmHg) ही मानवी शरीराची जगण्याची मर्यादा आहे.
हायपोक्सियाचे धोके
- मेंदू: जर ऑक्सिजनचा पुरवठा ४-५ मिनिटे बंद केला तर अपरिवर्तनीय नुकसान होईल.
- हृदय: हृदय मेंदूपेक्षा जास्त ऑक्सिजन वापरते आणि ते सर्वात संवेदनशील असते.
- मध्यवर्ती मज्जासंस्था: संवेदनशील, कमी सहनशील
- श्वास घेणे: फुफ्फुसांचा सूज, ब्रोन्कोस्पाझम, कॉर्न पल्मोनेल
- यकृत, मूत्रपिंड, इतर: आम्ल बदल, हायपरक्लेमिया, रक्ताचे प्रमाण वाढणे
तीव्र हायपोक्सियाची चिन्हे आणि लक्षणे
- श्वसन प्रणाली: श्वास घेण्यास त्रास होणे, फुफ्फुसाचा सूज येणे
- हृदय व रक्तवाहिन्यासंबंधी: धडधडणे, लय नसणे, अँजायना, रक्तवाहिन्यांच्या अडथळ्यांना तोंड देणे, धक्का
- मध्यवर्ती मज्जासंस्था: उत्साह, डोकेदुखी, थकवा, निर्णय क्षमता कमी असणे, अस्पष्ट वर्तन, आळस, अस्वस्थता, रेटिनल रक्तस्त्राव, आकुंचन, कोमा.
- स्नायूंच्या नसा: कमकुवतपणा, थरथरणे, हायपररेफ्लेक्सिया, अॅटॅक्सिया
- चयापचय: पाणी आणि सोडियम धारणा, आम्लपित्त
हायपोक्सिमियाची डिग्री
सौम्य: सायनोसिस नाही PaO2>6.67KPa(50mmHg); SaO2<90%
मध्यम: सायनोटिक PaO2 4-6.67KPa(30-50mmHg); SaO2 60-80%
गंभीर: चिन्हांकित सायनोसिस PaO2<4KPa(30mmHg); SaO2<60%
PvO2 मिश्रित शिरासंबंधी ऑक्सिजन आंशिक दाब
PvO2 प्रत्येक ऊतींचे सरासरी PO2 दर्शवू शकते आणि ऊतींच्या हायपोक्सियाचे सूचक म्हणून काम करू शकते.
PVO2 चे सामान्य मूल्य: 39±3.4mmHg.
<35mmHg ऊतींचे हायपोक्सिया.
PVO2 मोजण्यासाठी, फुफ्फुसीय धमनी किंवा उजव्या कर्णिकामधून रक्त घेतले पाहिजे.
ऑक्सिजन थेरपीसाठी संकेत
टर्मो इशिहारा प्रस्तावित PaO2=8Kp(60mmHg)
PaO2<8Kp, 6.67-7.32Kp(50-55mmHg) दरम्यान दीर्घकालीन ऑक्सिजन थेरपीसाठी संकेत.
PaO2=7.3Kpa(55mmHg) ऑक्सिजन थेरपी आवश्यक आहे.
तीव्र ऑक्सिजन थेरपी मार्गदर्शक तत्त्वे
स्वीकार्य संकेत:
- तीव्र हायपोक्सिमिया (PaO2<60mmHg;SaO<90%)
- हृदयाचे ठोके आणि श्वास थांबणे
- हायपोटेन्शन (सिस्टोलिक रक्तदाब <90mmHg)
- कमी हृदयाचे आउटपुट आणि चयापचय आम्लता (HCO3<18mmol/L)
- श्वसनाचा त्रास (R>२४/मिनिट)
- CO विषबाधा
श्वसनक्रिया बंद पडणे आणि ऑक्सिजन थेरपी
तीव्र श्वसनक्रिया बंद पडणे: अनियंत्रित ऑक्सिजन इनहेलेशन
ARDS: पीप वापरा, ऑक्सिजन विषबाधेपासून सावध रहा
CO विषबाधा: हायपरबेरिक ऑक्सिजन
दीर्घकालीन श्वसनक्रिया बंद पडणे: नियंत्रित ऑक्सिजन थेरपी
नियंत्रित ऑक्सिजन थेरपीची तीन प्रमुख तत्त्वे:
- ऑक्सिजन इनहेलेशनच्या सुरुवातीच्या टप्प्यात (पहिल्या आठवड्यात), ऑक्सिजन इनहेलेशनची एकाग्रता <35%
- ऑक्सिजन थेरपीच्या सुरुवातीच्या टप्प्यात, २४ तास सतत इनहेलेशन
- उपचार कालावधी: >३-४ आठवडे→अंतरिम ऑक्सिजन इनहेलेशन (१२-१८ तास/दिवस) * अर्धा वर्ष
→घरगुती ऑक्सिजन थेरपी
ऑक्सिजन थेरपी दरम्यान PaO2 आणि PaCO2 चे नमुने बदला.
ऑक्सिजन थेरपीच्या पहिल्या १ ते ३ दिवसांत PaCO2 मध्ये वाढ होण्याची श्रेणी PaO2 बदल मूल्य * ०.३-०.७ चा कमकुवत सकारात्मक सहसंबंध आहे.
CO2 भूल अंतर्गत PaCO2 सुमारे 9.3KPa (70mmHg) असते.
ऑक्सिजन इनहेलेशनच्या २-३ तासांच्या आत PaO2 7.33KPa (55mmHg) पर्यंत वाढवा.
मध्यावधी (७-२१ दिवस); PaCO2 वेगाने कमी होते आणि PaO2↑ एक मजबूत नकारात्मक सहसंबंध दर्शवितो.
नंतरच्या काळात (दिवस २२-२८), PaO2↑ लक्षणीय नसते आणि PaCO2 आणखी कमी होते.
ऑक्सिजन थेरपीच्या परिणामांचे मूल्यांकन
PaO2-PaCO2:5.3-8KPa(40-60mmHg)
परिणाम उल्लेखनीय आहे: फरक> 2.67KPa(20mmHg)
समाधानकारक उपचारात्मक परिणाम: फरक २-२.२६ केपीए (१५-२० मिमीएचजी) आहे.
कमी कार्यक्षमता: फरक <2KPa(16mmHg)
ऑक्सिजन थेरपीचे निरीक्षण आणि व्यवस्थापन
- रक्तवायू, चेतना, ऊर्जा, सायनोसिस, श्वसन, हृदय गती, रक्तदाब आणि खोकला यांचे निरीक्षण करा.
- ऑक्सिजन आर्द्र आणि गरम करणे आवश्यक आहे.
- ऑक्सिजन श्वास घेण्यापूर्वी कॅथेटर आणि नाकातील अडथळे तपासा.
- दोनदा ऑक्सिजन इनहेलेशन केल्यानंतर, ऑक्सिजन इनहेलेशन साधने घासून निर्जंतुक करावीत.
- ऑक्सिजन फ्लो मीटर नियमितपणे तपासा, आर्द्रीकरण बाटली निर्जंतुक करा आणि दररोज पाणी बदला. द्रव पातळी सुमारे १० सेमी आहे.
- आर्द्रीकरण बाटली असणे आणि पाण्याचे तापमान ७०-८० अंशांवर ठेवणे चांगले.
फायदे आणि तोटे
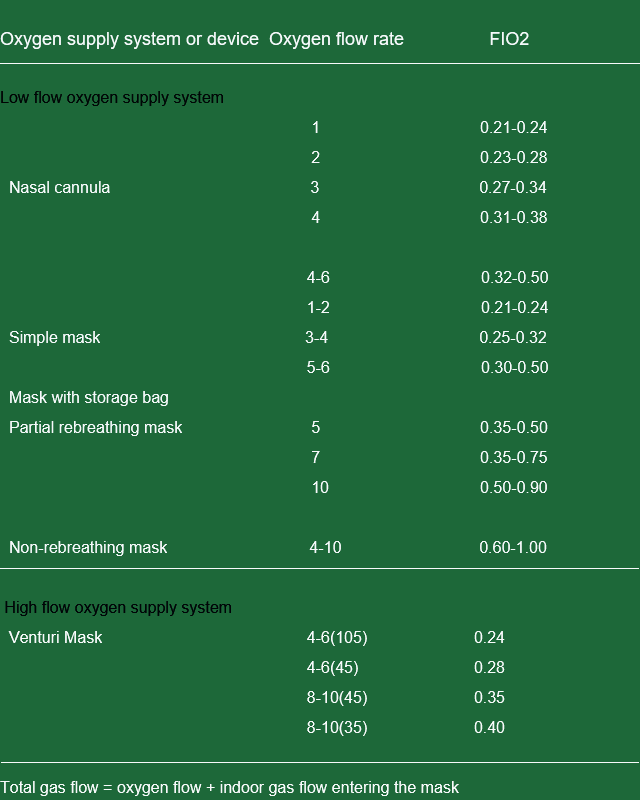
नाकाचा कॅन्युला आणि नाक बंद होणे
- फायदे: साधे, सोयीस्कर; रुग्णांवर, खोकल्यावर, खाण्यावर परिणाम होत नाही.
- तोटे: एकाग्रता स्थिर नसते, श्वासोच्छवासामुळे सहजपणे प्रभावित होते; श्लेष्मल त्वचेची जळजळ होते.
मुखवटा
- फायदे: एकाग्रता तुलनेने स्थिर असते आणि उत्तेजन कमी असते.
- तोटे: याचा काही प्रमाणात कफ आणि खाण्यावर परिणाम होतो.
ऑक्सिजन सोडण्याचे संकेत
- जाणीव होणे आणि बरे वाटणे
- सायनोसिस नाहीसा होतो
- ऑक्सिजन सोडल्यानंतर 3 दिवसांनी PaO2>8KPa (60mmHg), PaO2 कमी होत नाही.
- पॅको२<६.६७kPa (५०mmHg)
- श्वास घेणे सोपे होते
- हृदय गती मंदावते, लयबद्धता सुधारते आणि रक्तदाब सामान्य होतो. ऑक्सिजन काढून टाकण्यापूर्वी, रक्तातील वायूंमध्ये बदल पाहण्यासाठी ऑक्सिजन इनहेलेशन ७-८ दिवसांसाठी (१२-१८ तास/दिवस) बंद करणे आवश्यक आहे.
दीर्घकालीन ऑक्सिजन थेरपीचे संकेत
- PaO2< 7.32KPa (55mmHg)/PvO2< 4.66KPa (55mmHg), स्थिती स्थिर आहे आणि रक्त वायू, वजन आणि FEV1 मध्ये तीन आठवड्यांत फारसा बदल झालेला नाही.
- १.२ लिटरपेक्षा कमी FEV2 असलेले क्रॉनिक ब्राँकायटिस आणि एम्फिसीमा
- रात्रीचा हायपोक्सिमिया किंवा स्लीप एपनिया सिंड्रोम
- व्यायामामुळे होणारे हायपोक्सिमिया किंवा सीओपीडी असलेले लोक ज्यांना कमी अंतराचा प्रवास करायचा आहे
दीर्घकालीन ऑक्सिजन थेरपीमध्ये सहा महिने ते तीन वर्षे सतत ऑक्सिजन इनहेलेशनचा समावेश असतो.
ऑक्सिजन थेरपीचे दुष्परिणाम आणि प्रतिबंध
- ऑक्सिजन विषबाधा: ऑक्सिजन इनहेलेशनची जास्तीत जास्त सुरक्षित सांद्रता ४०% आहे. ४८ तासांपर्यंत ५०% पेक्षा जास्त झाल्यानंतर ऑक्सिजन विषबाधा होऊ शकते. प्रतिबंध: जास्त काळासाठी उच्च-सांद्रता असलेल्या ऑक्सिजन इनहेलेशन टाळा.
- अॅटेलेक्टेसिस: प्रतिबंध: ऑक्सिजनचे प्रमाण नियंत्रित करा, अधिक वेळा उलटण्यास प्रोत्साहित करा, शरीराची स्थिती बदला आणि थुंकी उत्सर्जनाला चालना द्या.
- कोरडे श्वसन स्राव: प्रतिबंध: श्वास घेतलेल्या वायूचे आर्द्रीकरण वाढवा आणि नियमितपणे एरोसोल इनहेलेशन करा.
- पोस्टीरियर लेन्स फायब्रस टिश्यू हायपरप्लासिया: फक्त नवजात मुलांमध्ये, विशेषतः अकाली जन्मलेल्या बाळांमध्ये दिसून येते. प्रतिबंध: ऑक्सिजनचे प्रमाण ४०% पेक्षा कमी ठेवा आणि PaO2 १३.३-१६.३KPa वर नियंत्रित करा.
- श्वसनाचा ताण: उच्च सांद्रता असलेल्या ऑक्सिजन श्वास घेतल्यानंतर हायपोक्सिमिया आणि CO2 धारणा असलेल्या रुग्णांमध्ये दिसून येते. प्रतिबंध: कमी प्रवाहात सतत ऑक्सिजनेशन.
ऑक्सिजनची नशा
संकल्पना: ०.५ वातावरणीय दाबाने ऑक्सिजन श्वास घेतल्याने ऊतींच्या पेशींवर होणाऱ्या विषारी परिणामाला ऑक्सिजन विषबाधा म्हणतात.
ऑक्सिजन विषारीपणाची घटना ऑक्सिजनच्या एकाग्रतेपेक्षा ऑक्सिजनच्या आंशिक दाबावर अवलंबून असते.
ऑक्सिजनच्या नशेचा प्रकार
फुफ्फुसातील ऑक्सिजन विषबाधा
कारण: सुमारे एका वातावरणाच्या दाबावर ऑक्सिजन ८ तास श्वासात घ्या.
क्लिनिकल प्रकटीकरणे: पाठीमागे वेदना, खोकला, श्वास लागणे, महत्वाची क्षमता कमी होणे आणि PaO2 कमी होणे. फुफ्फुसांमध्ये दाहक जखम दिसून येतात, ज्यात दाहक पेशी घुसखोरी, रक्तसंचय, सूज आणि एटेलेक्टेसिस यांचा समावेश होतो.
प्रतिबंध आणि उपचार: ऑक्सिजन इनहेलेशनची एकाग्रता आणि वेळ नियंत्रित करा
सेरेब्रल ऑक्सिजन विषबाधा
कारण: २-३ वातावरणापेक्षा जास्त ऑक्सिजन श्वास घेणे
क्लिनिकल प्रकटीकरण: दृश्य आणि श्रवणविषयक कमजोरी, मळमळ, आकुंचन, मूर्च्छा आणि इतर न्यूरोलॉजिकल लक्षणे. गंभीर प्रकरणांमध्ये, कोमा आणि मृत्यू होऊ शकतो.
पोस्ट वेळ: डिसेंबर-१२-२०२४
